-
Mortalité hospitalière liée au COVID-19: l’anomalie des Bouches-du-Rhône (Blog de Laurent Mucchielli-23/04/20)
 L'analyse des statistiques publiées par Santé Publique France sur la mortalité hospitalière fait apparaître une « anomalie » : la sous-mortalité du département des Bouches-du-Rhône. C'est un indice supplémentaire dans l'enquête sur le traitement médical du Covid-19 et sur la controverse au sujet des positions de l'Institut Hospitalo-Universitaire de Marseille dirigé par le professeur Raoult.
L'analyse des statistiques publiées par Santé Publique France sur la mortalité hospitalière fait apparaître une « anomalie » : la sous-mortalité du département des Bouches-du-Rhône. C'est un indice supplémentaire dans l'enquête sur le traitement médical du Covid-19 et sur la controverse au sujet des positions de l'Institut Hospitalo-Universitaire de Marseille dirigé par le professeur Raoult.
Épisode 8
Mortalité hospitalière liée au COVID-19 : l’anomalie des Bouches-du-Rhône
Christophe BASILE, professeur en Sciences de la Terre à l’Université Grenoble Alpes
Laurent MUCCHIELLI, directeur de recherche en sociologie au CNRS
Tous les soirs, M. Salomon, directeur général de la Santé, communique des chiffres nationaux concernant les patients Covid-19 hospitalisés et ceux qui ont perdu la vie. Ces chiffres sont également disponibles par départements sur le site de Santé Publique France. On utilise ici le site officiel qui en fournit une représentation cartographique.
Ces chiffres ne rendent pas compte de la totalité des décès puisque beaucoup ont lieu dans des EHPAD. Il s’agit bien de la mortalité hospitalière. Par ailleurs, on sait que certains hôpitaux ont pratiqué quelques transferts de malades d’un département à l’autre qui ne sont pas comptabilisés, ce qui diminue donc la mortalité officielle des départements les plus touchés et augmente celle des départements accueillant ces patients. On verra que ceci n’impacte pas le cas qui nous préoccupe ici.
A partir de ces données, on peut calculer le taux de mortalité hospitalier : c’est le rapport entre le cumul des décès hospitaliers et la somme des hospitalisations (pour un jour donné) et du cumul des sorties d’hôpital (décès hospitalier ou retours à domicile).
Taux de mortalité au jour j (%) = nombre de décès (jusqu’au jour j) / (nombre de patients hospitalisés au jour j + nombre de décès jusqu’au jour j + retours à domicile jusqu’au jour j) x 100
Une anomalie évidente dans la comparaison des départements : les Bouches-du-Rhône
La mortalité hospitalière au 22 Avril pour les 5 départements les plus peuplés (chiffres INSEE 2020) montre une anomalie importante pour les Bouches du Rhône :
Nord 16,2 %
Paris 17,4%
Bouches-du-Rhône 9,8%
Rhône 13,9%
Seine-St-Denis 17,9%
Pour les 14 départements où il y a eu plus de 2 000 hospitalisations, le graphique 1 donne le taux de mortalité hospitalière en fonction du nombre d’hospitalisations.
 Graphique 1 -
Graphique 1 - On constate que les taux de mortalités sont assez proches, entre 14 et 18%, avec deux types d’exceptions. D’un côté, le Haut Rhin et la Moselle ont des taux supérieurs à 20%, probablement liés à la saturation du système hospitalier. De l’autre, les Bouches du Rhône ont un taux inférieur à 10%.
Enfin, si on regarde à présent les 96 départements français hors outre-mer (métropole et Corse), voici ce que donne la représentation des taux de mortalité hospitalière en fonction du nombre d’hospitalisations (graphique 2) :
 Graphique 2 -
Graphique 2 -Avec un zoom sur les départements où il y a eu peu d’hospitalisations (graphique 3) :
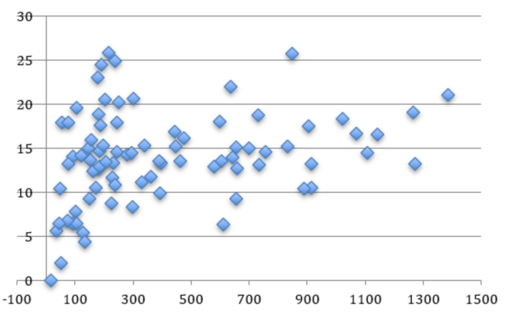 Graphique 3 -
Graphique 3 -Le taux de mortalité varie énormément (de 5 à 25%) pour les départements où le nombre d’hospitalisations est inférieur à 300 (donc dans des départements peu affectés par l’épidémie). Cette variabilité est surement pour partie liée aux faibles nombres de patients. Par exemple, aucun décès ne s’est produit en Lozère, où il n’y a eu au total que 17 hospitalisations. Si par malheur le seul patient en réanimation décédait, le taux de mortalité augmenterait de 6%. Mais il est aussi possible que des facteurs structurels (par exemple l’organisation du système hospitalier) soient à l’origine de cette variabilité.
Pour des départements où le nombre de patients est plus significatif (de 300 à 1 400), la variation du taux de mortalité reste importante, de 10 à 20%. Deux situations extrêmes sont à souligner : les Vosges, avec un taux de mortalité supérieur à 25% (saturation du système hospitalier), et la Haute Garonne, avec un taux de mortalité de 6% et un faible nombre de patients par rapport à la population du département.
Il est temps de conclure cette première partie de l’analyse. Deux constats s’imposent.
1) telle que mesurée par le taux de mortalité hospitalière au Covid-19, l’efficacité territoriale du système de santé français est manifestement très hétérogène. Des taux de mortalité hospitalière supérieurs à 20, voire 25% sont atteints dans des départements où le système hospitalier a pu être saturé, mais aussi dans des départements peu affectés par l’épidémie. Pour rappel, les taux d’hospitalisation maxima sont de l’ordre de 45 patients pour 10 000 habitants, ce qui reste faible pour une épidémie touchant potentiellement toute la population. Ceci pose la question de l’absence d’hospitalisation pour des patients qui en auraient eu besoin, et donc en filigrane la question de la dégradation continue des capacités d’accueil des hôpitaux français.
2) le département des Bouches-du-Rhône se distingue par un taux de mortalité significativement inférieur aux autres départements ayant une population comparable et/ou ayant enregistré un nombre comparable d’hospitalisations.
L’évolution des taux de mortalité hospitalière par départements
 Graphique 4 -
Graphique 4 -Quel que soit le département, le taux de mortalité augmente avec le temps. On peut l’interpréter simplement comme un risque de décès qui augmente avec la durée d’hospitalisation (même si cette durée n’est pas directement fournie).
Le Haut Rhin a connu un taux de mortalité important (>15% au début de la diffusion des données), qui s’est stabilisé depuis les derniers jours de Mars entre 20 et 21%. Une partie de cette stabilisation peut être due à des transferts de patients. Il a fallu quatre semaines pour que le même taux de mortalité soit observé à Paris, pour un nombre de patients plus de dix fois supérieur (même taux de mortalité avec 561 hospitalisés dans le Haut Rhin le 18 Mars, et 6620 à Paris le 14 Avril).
Les courbes de mortalité de Paris et de l’Isère présentent des pentes identiques, avec un taux de mortalité au 20 Avril de 5% plus faible en Isère (12,8% au lieu de 17,4%). Cette différence de taux de mortalité est équivalente à un décalage temporel de 16 jours (comme si l’épidémie était arrivée 16 jours plus tard en Isère qu’à Paris). La population hospitalisée présente le même taux de mortalité, mais plus tard, et surtout pour un nombre de patient qui (même rapportée à la population du département) est beaucoup plus faible (5 au lieu de 34 pour 10 000 habitants). On peut raisonnablement attribuer ces deux différences (du taux de contamination et du taux de mortalité hospitalière) au fait que le confinement a été imposé avant que l’Isère ne soit contaminée de manière significative. Utiliser les mêmes taux de contaminations et de mortalité multiplierait par 9 le nombre de décès dans l’Isère. On comprend en miroir l’effet mortifère d’un confinement trop tardif sur d’autres départements comme Paris ou le Haut-Rhin.
La comparaison des courbes de mortalité hospitalière des Bouches-du-Rhône et du Rhône présente un intérêt particulier. Cette comparaison est d’autant plus légitime que la taille de la population est comparable (de l’ordre de 2 millions d’habitants), que le taux d’hospitalisation est comparable (respectivement 16 et 16,8 pour 10 000 habitants) et que le nombre d’hospitalisations est à la fois important et identique (3 259 et 3 149 au 22 Avril). Ces deux courbes sont parallèles, avec un taux de mortalité de 4 à 5% inférieur dans les Bouches-du-Rhône (9,8 au lieu de 13,9% le 22 Avril). Ici, on ne peut pas interpréter cette différence par un décalage temporel, les deux départements étant touchés en même temps et dans les mêmes proportions.
Alors comment l’expliquer ?
Rappelons qu’on compare des rapports et donc qu’il y a deux moyens de les modifier :
- par le numérateur, c’est-à-dire le nombre de décès hospitaliers, qui est plus faible dans les Bouches-du-Rhône que dans le Rhône. Si on considère que ce sont les mêmes populations de patients qui sont hospitalisées dans les deux départements, un moindre nombre de décès dans les Bouches-du-Rhône peut alors être interprété comme résultant d’un traitement plus efficace.
- par le dénominateur, c’est-à-dire le nombre de personnes hospitalisées, qui est identique dans les deux départements. Si on considère que les populations hospitalisées sont différentes, on peut interpréter la variation du taux de mortalité comme une prise en charge hospitalière de patients présentant un risque de décès plus faible dans les Bouches-du-Rhône. Il faudrait alors le démontrer.
Bien entendu, les deux possibilités peuvent se cumuler, par exemple si le risque de décès plus faible est lié à un traitement plus précoce et plus efficace. Ceci rejoint l'hypothèse issue de la comparaison à l’échelle internationale proposée récemment par M. Izoulet sur la base du critère de l’utilisation ou non de traitements antipaludéens pour prévenir le développement de l’infection épidémique. Et ceci confirme que l’interrogation au sujet de l’efficacité du protocole proposé par l’IHU de Marseille, ou de protocoles dérivés, est pleinement légitime.
En conclusion, il apparaît que :
1) le confinement a eu et a toujours des effets importants en diminuant la mortalité. Dans les départements les plus affectés, sa mise en place tardive est associée à une augmentation du taux de mortalité.
2) le taux de mortalité significativement plus faible des Bouches-du-Rhône constitue une « anomalie » incontestable. Toutefois son explication ne peut pas être fournie par ces seules données statistiques. Elle nécessite le recours à d’autres données médicales, notamment le suivi des cohortes de patients et l’évaluation de l’efficacité de leurs traitements.
Christophe BASILE, professeur en Sciences de la Terre à l’Université Grenoble Alpes
Laurent MUCCHIELLI, directeur de recherche en sociologie au CNRS
« Coronavirus. La situation dans le Finistère ce jeudi 23 avril (OF.fr-23/04/20-19h07)Plaintel (22)-La santé ils s'en foutent, ce dont ils ne veulent pas c'est une coopérative ouvrière qui fabrique des masques (LuttesInvisibles-23/04/20 -11h35) » Tags : coronavirus, mortalité comparée
Tags : coronavirus, mortalité comparée
-
Commentaires
le blog franchement communiste du finistère-morbihan